Source: The Conversation – France in French (3) – By Mickael Naassila, Professeur de physiologie, Directeur du Groupe de Recherche sur l’Alcool & les Pharmacodépendances GRAP – INSERM UMR 1247, Université de Picardie Jules Verne (UPJV)
Anticoagulants, antihypertenseurs, diurétiques, anxiolytiques, antidépresseurs, antidiabétiques, anticancéreux… tous ces médicaments apparemment sans grand rapport les uns avec les autres ont pourtant un point commun : ils sont sensibles aux interactions avec l’alcool. Consommer une boisson alcoolisée alors que l’on est sous traitement entraîne potentiellement des effets variés, dont certains peuvent être graves.
Vous sortez de la pharmacie avec dans votre sac un traitement contre la douleur, l’anxiété, l’hypertension ou le diabète. Votre pharmacien vous a très certainement expliqué la dose de médicament à prendre, et sur quelle durée. Il s’est peut-être attardé sur les effets secondaires potentiels. Il est possible qu’il vous ait aussi demandé si vous fumiez. Mais souvent, une question reste absente de ce type d’échange : vous arrive-t-il de consommer de l’alcool ?
L’association entre consommation d’alcool et médicaments est pourtant l’une des situations les plus fréquentes du quotidien. Elle concerne des millions de personnes, souvent sans qu’elles en aient conscience. Or, l’alcool peut modifier l’efficacité d’un traitement, en augmenter la toxicité ou amplifier certains effets indésirables, parfois avec des médicaments très courants.
Derrière cette réalité se cachent des mécanismes biologiques complexes, mais dont les conséquences sont très concrètes : chute, malaise, saignement, hypoglycémie, surdosage, inefficacité du traitement, ou aggravation silencieuse d’une maladie chronique.
Et contrairement à une idée reçue, il ne s’agit pas seulement d’un problème lié aux somnifères ou aux « gros buveurs ».
Une problématique fréquente
L’association entre alcool et médicaments potentiellement susceptibles d’interagir avec cette substance est loin d’être marginale. Aux États-Unis, l’analyse de l’enquête nationale NHANES (1999–2010) a estimé que 42,8 % des adultes utilisaient au moins un médicament susceptible d’une telle interaction, une proportion qui dépasse 75 % après 65 ans. En Suisse, environ une personne de 55 ans ou plus sur cinq déclarait consommer souvent ou presque toujours de l’alcool en même temps que ses médicaments.
Chez les sujets les plus âgés qui prennent plusieurs sortes de médicaments, le risque devient encore plus marqué : certaines études rapportent que la grande majorité des patients sont exposés à au moins une interaction potentielle. Autrement dit, il ne s’agit pas d’une situation rare ou exceptionnelle, mais d’une réalité fréquente du quotidien, particulièrement chez les personnes âgées.
Alcool et médicaments : une relation qui n’est pas neutre
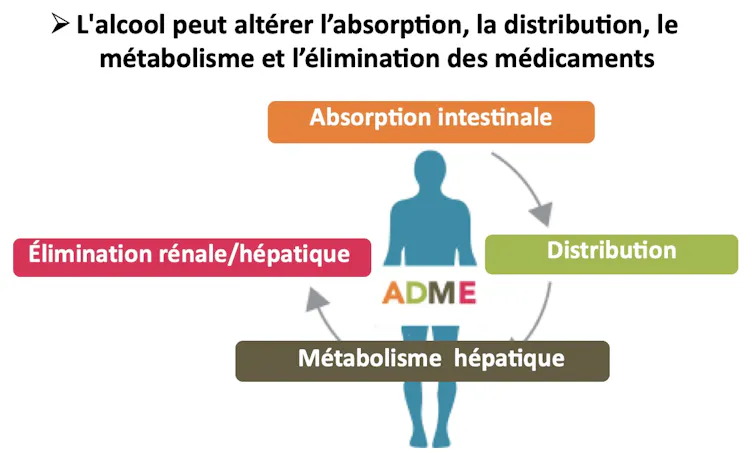
Lorsque l’on prend un médicament, celui-ci ne fait pas qu’« agir » dans notre organisme. Il est absorbé, distribué dans notre corps, transformé par le foie, puis éliminé. Toutes ces étapes constituent la pharmacocinétique du médicament. Et l’alcool peut interférer avec chacune d’elles.
Le foie joue ici un rôle central. En effet, c’est lui qui métabolise non seulement l’alcool, mais aussi une grande partie des médicaments. Or, lorsque deux substances empruntent les mêmes voies biologiques, elles peuvent se gêner mutuellement.
Naouras Bouajila
Deux situations doivent être distinguées, la consommation ponctuelle et la consommation régulière, car leurs effets sur les traitements ne sont pas les mêmes.
Consommation ponctuelle : quand le médicament s’accumule
Lors d’une prise aiguë d’alcool, un apéritif, un dîner arrosé, une soirée, l’organisme mobilise en priorité ses systèmes de dégradation de l’éthanol, notamment au niveau hépatique. Pour cela, le foie utilise diverses enzymes. Or, certains médicaments sont métabolisés par ces mêmes enzymes. Résultat : ceux-ci sont éliminés plus lentement. Leur concentration dans le sang augmente, ce qui augmente le risque d’effets indésirables ou de toxicité.
Ce phénomène peut être particulièrement problématique avec les médicaments dits « à marge thérapeutique étroite », c’est-à-dire ceux pour lesquels un faible écart de dose ou de concentration peut suffire à provoquer un effet excessif ou dangereux.
Autrement dit, un verre peut parfois faire « trop agir » un médicament.
Consommation régulière : quand le traitement devient moins efficace, ou plus toxique
À l’inverse, une consommation chronique d’alcool modifie durablement le fonctionnement du foie. Celui-ci augmente la production de certaines enzymes de biotransformation (notamment le cytochrome P450 2E1 ou CYP2E1). Ce phénomène est appelé « induction enzymatique ». Conséquence : certains médicaments sont dégradés plus rapidement qu’attendu. Ils restent moins longtemps à des concentrations efficaces, ce qui peut réduire leur effet thérapeutique.
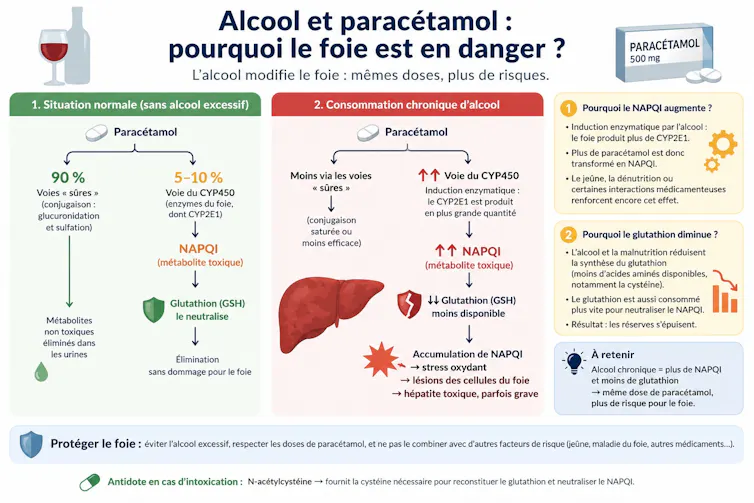
Par ailleurs, cette adaptation a un revers. Elle favorise aussi la formation de métabolites réactifs, parfois toxiques. L’exemple le plus connu est celui du paracétamol. Après avoir été absorbé, une partie de ce médicament est transformée en un composé toxique pour le foie, la N-acétyl-p-benzoquinone imine (NAPQI). Normalement, ce métabolite est neutralisé par un composé appelé glutathion.
DR, Fourni par l’auteur
Cependant, chez les consommateurs chroniques d’alcool, la production de NAPQI peut augmenter, car le foie fabrique de plus grandes quantités de l’enzyme CYP2E1, qui transforme le paracétamol en métabolite toxique. Dans le même temps, les réserves de glutathion diminuent : elles sont davantage consommées pour neutraliser ce toxique, et souvent moins bien reconstituées en raison de l’alcool, de la dénutrition ou d’une maladie du foie. Cela majore le risque de lésions hépatiques, parfois même lorsque les médicaments sont pris à des doses usuelles.
Distribution, déshydratation, élimination : des effets moins visibles mais importants
L’alcool ne perturbe pas seulement le métabolisme.
La déshydratation qu’il favorise peut réduire le volume de distribution de certains médicaments hydrosolubles (solubles dans l’eau, ndlr) et augmenter leur concentration dans le plasma sanguin.
Les modifications de la composition corporelle observées chez certains consommateurs chroniques d’alcool, notamment une augmentation relative de la masse grasse, peuvent aussi favoriser l’accumulation de molécules lipophiles (qui présentent une « attirance » pour les tissus gras) et prolonger leur durée d’action.
Enfin, lorsqu’une consommation prolongée a altéré le foie ou les reins, les capacités d’élimination diminuent. Les médicaments s’accumulent alors plus facilement, exposant à un risque accru de surdosage ou d’effets indésirables prolongés.
Souvent invisibles pour le patient, ces mécanismes modifient profondément l’équilibre entre bénéfice et risque du traitement.
Soulignons que, lors du développement d’un médicament, certaines interactions pharmacocinétiques peuvent être étudiées, notamment si un risque est suspecté. Toutefois, les essais cliniques incluent souvent peu de buveurs importants. En outre, ils excluent les patients fragiles et évaluent mal les consommations réelles d’alcool (ponctuelles, chroniques ou variables).
Après la mise sur le marché, la pharmacovigilance peut détecter des signaux d’alerte, mais l’alcool est fréquemment sous-déclaré ou non recherché. Résultat : de nombreuses interactions avec l’alcool restent probablement sous-estimées et passent donc sous les radars.
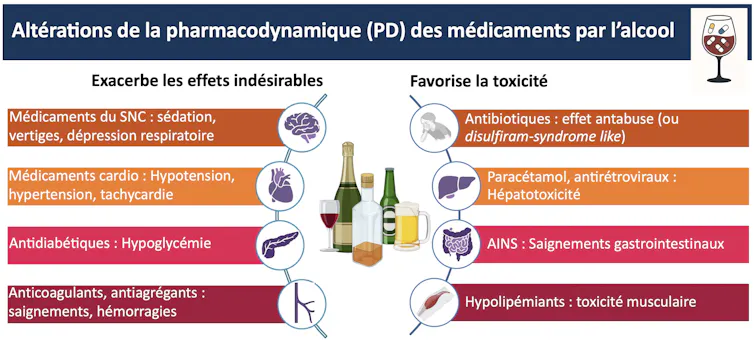
Quand les effets s’additionnent : les interactions pharmacodynamiques
L’alcool peut aussi interagir directement avec les effets des médicaments sur l’organisme. On parle alors d’« interactions pharmacodynamiques ».
Dans ce cas, l’alcool ne change pas forcément la concentration ou la distribution du médicament, mais la manière dont le corps y répond.
L’alcool agit principalement comme un dépresseur du système nerveux central (cerveau et moelle épinière). Il en renforce le principal système inhibiteur (la transmission GABAergique), tout en freinant le fonctionnement de structures moléculaires impliquées dans l’excitation neuronale (les récepteurs glutamatergiques NMDA).
Ce double effet entraîne sédation, ralentissement psychomoteur, troubles de la vigilance, altération des réflexes et baisse des performances cognitives. En d’autres termes, l’alcool ralentit l’activité générale du cerveau ainsi que le fonctionnement du corps et diminue le niveau d’éveil.
Lorsque des médicaments agissant sur ces mêmes voies sont associés à l’alcool, leurs effets ne s’additionnent pas simplement : ils se potentialisent. C’est le cas notamment :
-
des benzodiazépines (par exemple, l’alprazolam – nom commercial Xanax – ou le bromazépam – nom commercial Lexomil) ;
-
des hypnotiques (par exemple, le zolpidem – nom commercial Stilnox – ou la zopiclone – nom commercial Imovane) ;
-
des opioïdes (par exemple, la morphine, que l’on trouve notamment dans le médicament commercialisé sous le nom de Tramadol) ;
-
de certains antihistaminiques sédatifs (par exemple, l’hydrozine – nom commercial Atarax ou la dexchlophéniramine – nom commercial Polaramine) ;
-
de plusieurs psychotropes (par exemple, Tercian pour la cyamémazine, Largactil pour la chlorpromazine).
Sur le plan clinique, cela peut se traduire par une somnolence majeure, une confusion, des troubles de la coordination, des chutes, des accidents domestiques ou de la route.
Dans les cas les plus graves, en particulier avec les opioïdes ou certains anxiolytiques, la dépression du système nerveux central peut atteindre les centres respiratoires et devenir potentiellement fatale, les patients n’étant plus capables de respirer.
Une réaction parfois brutale : l’effet « antabuse »
Certaines interactions sont plus spectaculaires encore. En temps normal, l’alcool est transformé en acétaldéhyde, puis rapidement converti en acétate grâce à une enzyme appelée aldéhyde déshydrogénase (ALDH).
Mais certains médicaments bloquent cette seconde étape. L’acétaldéhyde s’accumule alors dans l’organisme, provoquant une réaction dite de type « antabuse ».
Les symptômes peuvent apparaître rapidement : rougeur du visage, céphalées, nausées, vomissements, tachycardie, hypotension, malaise intense.
Ce mécanisme est utilisé volontairement avec le disulfirame dans la prise en charge de la dépendance à l’alcool. Le principe n’est pas de « guérir » directement l’addiction, mais de créer une forte dissuasion : si la personne boit, elle risque un malaise rapide et désagréable.
Si le disulfirame est bien un médicament (en médecine, un traitement peut agir soit en corrigeant un mécanisme biologique, soit en modifiant un comportement ou en prévenant une rechute), son utilisation soulève toutefois des questions éthiques : elle n’est acceptable que si le patient est clairement informé, volontaire et accompagné médicalement. Aujourd’hui, il est moins utilisé qu’autrefois, mais peut rester utile dans certaines situations bien encadrées.
Des réactions similaires peuvent aussi survenir avec d’autres médicaments, notamment certains antibiotiques, comme le métronidazole, ou certains antifongiques.
Il faut avoir à l’esprit que, parfois, de faibles quantités d’alcool suffisent, y compris celles contenues dans des sirops, des bains de bouche ou dans certaines préparations alimentaires…
Des interactions fréquentes avec des traitements très courants
Le sujet des interactions avec l’alcool dépasse largement les médicaments « à risque évident ». Certains médicaments utilisés couramment sont aussi concernés par cette problématique.
– Anticoagulants et antithrombotiques : la consommation chronique d’alcool peut augmenter le risque hémorragique. Elle favorise les lésions digestives (gastrites, ulcères, varices œsophagiennes), perturbe l’agrégation plaquettaire et peut altérer la coagulation via l’atteinte hépatique ;
– Antihypertenseurs : une consommation aiguë peut entraîner une vasodilatation (dilatation des vaisseaux sanguins), une chute tensionnelle, des vertiges ou une syncope. À l’inverse, une consommation chronique favorise l’hypertension et peut compliquer le contrôle du traitement ;
– Diurétiques et bêtabloquants : l’association peut majorer l’hypotension. Dans certains cas, l’alcool peut aussi aggraver bradycardie ou malaise ;
– Psychotropes, anxiolytiques, hypnotiques, antidépresseurs, antipsychotiques : l’alcool augmente souvent la sédation, la confusion, les troubles de la mémoire et le risque de chute ;
– Antidiabétiques : l’alcool inhibe la production de glucose (néoglucogenèse) au niveau du foie, ce qui peut favoriser des hypoglycémies parfois sévères, notamment chez les patients traités par insuline ou certains médicaments hypoglycémiants ;
– Traitements anticancéreux : l’alcool peut majorer la toxicité hépatique, aggraver fatigue, troubles digestifs ou atteintes cutanées et, parfois, interférer avec le métabolisme de certaines molécules.
Naouras Bouajila, Fourni par l’auteur
Un risque qui explose chez les personnes âgées
Les personnes âgées constituent probablement la population la plus exposée aux interactions entre alcool et médicaments.
En effet, avec l’âge, la polymédication devient fréquente. Une part importante des plus de 75 ans prend plusieurs médicaments de façon concomitante, parfois jusqu’à cinq, voire davantage. Or, plus le nombre de traitements augmente, plus le risque d’interactions s’accroît.
S’ajoutent à cette situation des modifications physiologiques en lien avec la vieillesse, telle qu’une diminution de la masse hydrique (la quantité d’eau contenue dans le corps), qui favorise l’augmentation de la concentration sanguine d’alcool. L’augmentation relative de la masse grasse prolonge quant à elle l’action de certains médicaments lipophiles, tandis que la baisse des fonctions rénale et hépatique ralentit l’élimination des médicaments ainsi que, parfois, de leurs métabolites actifs ou toxiques, favorisant leur accumulation et augmentant le risque d’effets indésirables. Enfin, avec l’âge, le cerveau devient plus sensible aux substances sédatives.
Les interactions entre médicaments et alcool se traduisent souvent chez les personnes âgées par des chutes, des fractures, une confusion aiguë, des accidents médicamenteux qui entraînent hospitalisations et perte d’autonomie.
Soulignons que, dans ce contexte, même une consommation d’alcool jugée « modérée » peut produire des effets disproportionnés.
Pourquoi parle-t-on si peu de ce problème ?
Plusieurs raisons peuvent expliquer le fait que la question des interactions entre médicaments et alcool soit si peu abordée : parce que l’alcool est culturellement banalisé ; parce qu’évoquer sa consommation peut paraître intrusif ; parce que le temps manque souvent au comptoir ou en consultation ; parce que ces interactions semblent moins inquiétantes que celles qui peuvent se produire avec d’autres médicaments, etc.
Mais ignorer la question ne la fait pas disparaître. L’alcool est une substance biologiquement active, capable d’interagir avec de nombreux traitements. À ce titre, il devrait faire partie du dialogue thérapeutique, de la même façon que les allergies, le tabac ou les autres médicaments pris en parallèle en font partie. Aujourd’hui, demander à un patient s’il fume est devenu un réflexe de prévention. Demander s’il boit de l’alcool devrait l’être tout autant.
Alors, la prochaine fois que votre médecin rédigera votre ordonnance, ou que vous irez retirer vos médicaments à la pharmacie, demandez simplement : « Y a-t-il une interaction possible avec la consommation d’alcool, même occasionnelle ? »
Cette question, si elle était plus souvent posée de part et d’autre du comptoir, pourrait éviter bien des accidents silencieux…
Pour aller plus loin
– La Société française d’alcoologie et d’addictologie (SF2A) réalise actuellement un guide à destination des professionnels de santé sur les interactions alcool et médicaments ;
– Sur le site de la SF2A, la page AlcoolConsoScience met à la disposition des professionnels de santé des informations scientifiquement validées sur l’impact de la consommation d’alcool sur la santé.
![]()
Mickael Naassila est membre sénior de l’Institut Universitaire de France IUF. Il est Président de la Société Française d’Alcoologie et d’Addictologie (SF2A) et de la Société Européenne de Recherche Biomédicale sur l’Alcoolisme (ESBRA); Vice-président de la Fédération Française d’Addictologie (FFA) et vice-président sénior de la Société Internationale de recherche Biomédicale sur l”Alcool et les Addictions (ISBRA). Il est membre de l’institut de Psychiatrie, co-responsable du GDR de Psychiatrie-Addictions et responsable du Réseau National de Recherche en Alcoologie REUNIRA et du projet AlcoolConsoScience. Il a reçu des financements de l’ANR, de l’IReSP/INCa Fonds de lutte contre les addictions.
Camille André et Naouras Bouajila ne travaillent pas, ne conseillent pas, ne possèdent pas de parts, ne reçoivent pas de fonds d’une organisation qui pourrait tirer profit de cet article, et n’ont déclaré aucune autre affiliation que leur poste universitaire.
– ref. Pourquoi est-il déconseillé de boire de l’alcool quand on prend des médicaments ? – https://theconversation.com/pourquoi-est-il-deconseille-de-boire-de-lalcool-quand-on-prend-des-medicaments-281078
