Source: The Conversation – France in French (3) – By Sam West, Postdoctoral Researcher, Primary Care Health Sciences, University of Oxford
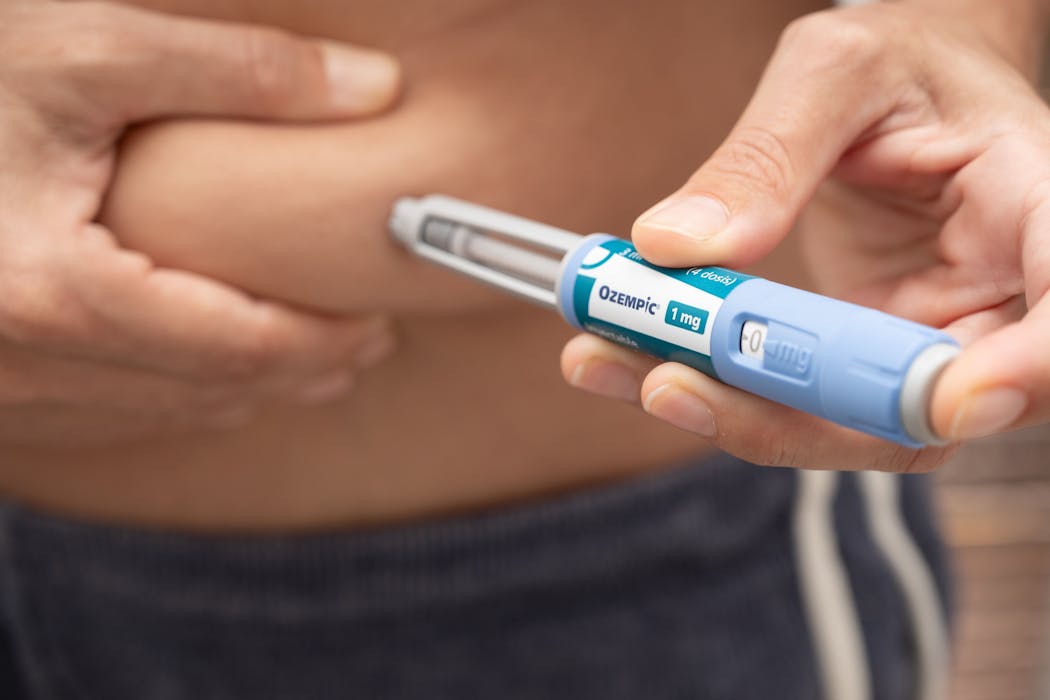
Les nouveaux médicaments antiobésité par injections, comme Wegovy ou Mounjaro, montrent une certaine efficacité pour maigrir. Mais en cas d’arrêt du traitement, la reprise de poids est rapide. C’est ce que montre une étude récente publiée dans le British Medical Journal. Les chercheurs britanniques interrogent le rapport coût-efficacité pour le système de santé du Royaume-Uni de ces traitements vendus très cher par leurs fabricants. Une analyse éclairante aussi pour la France, où ces médicaments ne sont pas remboursés par l’Assurance-maladie.
Les médicaments antiobésité sous forme de seringues injectables, telles que Wegovy et Mounjaro, ont été présentés comme révolutionnaires. Dans des essais cliniques, les participants ont perdu en moyenne 15 à 20 % de leur poids corporel, des résultats qui semblaient presque miraculeux par rapport aux programmes traditionnels basés sur des régimes et la pratique d’activité physique.
Aujourd’hui, 1 personne sur 50 au Royaume-Uni a recours à ces traitements. La plupart d’entre elles, environ 90 %, les paient de leur poche, pour un coût mensuel compris entre 120 et 250 livres sterling (soit entre 137 et 286 euros, ndlr). Mais il y a un hic : plus de la moitié des personnes arrêtent de prendre ces médicaments dans l’année, principalement pour des raisons financières.
(En France, trois médicaments de cette famille dite des analogues du GLP-1 – Wegovy [sémaglutide], Mounjaro [tirzépatide] et Saxenda [liraglutide] – sont autorisés dans le traitement de l’obésité, sur prescription médicale, et en seconde intention, en cas d’échec de la prise en charge nutritionnelle, en association à un régime hypocalorique et à une activité physique. Ces trois médicaments sont vendus à un prix fixé librement par le laboratoire pharmaceutique qui les commercialise et ne sont pas remboursés par l’Assurance-maladie dans cette indication, ndlr.)
Nos dernières recherches révèlent ce qui se passe ensuite, et cela donne à réfléchir. En moyenne, dans les essais cliniques, les personnes reprennent tout le poids qu’elles ont perdu dans les 18 mois suivant l’arrêt du traitement.
Ce qui est surprenant, c’est la rapidité avec laquelle cela se produit, près de quatre fois plus vite que la reprise de poids observée après l’arrêt de programmes de perte de poids basés sur l’alimentation et l’activité physique. Les améliorations en matière de santé disparaissent également puisque la tension artérielle, le taux de cholestérol et la glycémie reviennent à leurs niveaux initiaux.
ThamKC/Shutterstock
Ces constats revêtent une certaine importance, car ils suggèrent que ces médicaments pourraient devoir être pris sur le long terme, voire à vie, pour maintenir leurs effets bénéfiques. Certains prestataires privés proposent un accompagnement intensif en plus du traitement médicamenteux, et notre analyse a montré que cela aidait les patients à perdre en moyenne 4,6 kg supplémentaires. Cependant, rien ne prouve que l’accompagnement pendant ou après l’arrêt du traitement aide à ralentir la reprise de poids.
Ce rebond rapide soulève de sérieuses questions d’équité dans la prise en charge mais aussi interroge sur le fait de savoir si ces traitements valent le coût du point de vue du NHS (National Health System, qui correspond au système de santé britannique, ndlr). L’obésité est beaucoup plus fréquente chez les personnes vivant dans des zones défavorisées, qui sont également celles pour qui s’offrir un traitement privé est le plus difficile. L’accès au système de santé est essentiel pour garantir à tous des soins égaux, quel que soit les revenus.
Le NHS met progressivement ces médicaments à disposition, mais uniquement pour les personnes en situation d’obésité sévère (IMC supérieur à 40) et concernées par quatre pathologies liées à l’obésité, comme par exemple l’hypertension artérielle. Cela signifie que de nombreuses personnes qui pourraient en bénéficier en sont effectivement exclues, à moins qu’elles ne paient de leur poche.
Les coûts pourraient finir par baisser à mesure que les brevets existants expirent et que des versions orales (sous la forme de comprimés, ndlr) moins coûteuses sont développées. Mais cela pourrait prendre des années. En attendant, nous devons nous assurer que l’accès à ces médicaments par le NHS présente le meilleur coût rapporté à leur efficacité afin que davantage de personnes puissent en bénéficier.
Coûts versus bénéfices
Le National Institute for Health and Care Excellence (en français, Institut national pour la santé et l’excellence clinique), ou [NICE],(https://www.nice.org.uk/) a approuvé l’utilisation de ces médicaments dans le cadre du système de santé publique britannique (NHS) car il a évalué le rapport coût-efficacité selon ses critères habituels. Mais ces calculs partaient du principe que le traitement durerait deux ans et que le poids serait repris trois ans après l’arrêt du traitement. Nos données montrent que lorsque le traitement prend fin, la reprise de poids se produit étonnamment vite.
Nous avons également constaté que les améliorations observées au niveau de la tension artérielle et du cholestérol – qui sont les principales raisons pour lesquelles le NHS traite l’obésité – disparaissaient dans les mêmes délais. Cela suggère que le traitements devrait être poursuivi sur le long terme pour obtenir une perte de poids durable et garantir ses bienfaits pour la santé, ce qui modifie complètement le calcul des coûts.
Des recherches supplémentaires sont nécessaires pour évaluer le véritable rapport coût-efficacité de ces médicaments, en dehors des essais cliniques rigoureusement contrôlés, et pour les patients réellement traités.
Pour les personnes en situation d’obésité qui ne remplissent pas encore les critères stricts du NHS permettant de bénéficier de ces traitements, le rapport coût-efficacité pourrait ne pas être favorable dans le cadre d’une utilisation qui serait généralisée par le NHS tant que leur prix n’aura pas considérablement baissé.
Pour cette population, les programmes traditionnels de gestion du poids restent la base du traitement de l’obésité. Les programmes de remplacement total de l’alimentation, au cours desquels les personnes consomment des soupes et des boissons nutritives équilibrées à la place de repas normaux pendant huit à douze semaines, permettent d’obtenir une perte de poids similaire à celle obtenue avec des médicaments, pour un coût nettement inférieur.
À lire aussi :
Pourquoi l’obésité progresse-t-elle depuis trente ans ?
Les programmes de perte de poids en groupe, comme Weight Watchers et Slimming World, permettent d’obtenir des pertes de poids moyennes moins importantes, mais peuvent avoir un rapport coût-efficacité favorable et même permettre au NHS de réaliser des économies.
Ces nouveaux médicaments antiobésité ont montré à quel point les gens ont désespérément besoin d’aide pour perdre du poids. Mais l’évaluation du coût rapporté à l’efficacité reste floue. Rendre les programmes amaigrissants moins chers et accessibles à toute personne en situation d’obésité qui souhaite bénéficier d’un soutien permettrait un accès plus équitable aux traitements et améliorerait la santé publique, même si les résultats individuels risquent d’être moins spectaculaires que ceux obtenus avec un traitement médicamenteux pris sur le long terme.
![]()
Sam West a reçu des financements du « National Institute of Health Research » et participe à trois essais cliniques sur la perte de poids financés par la Fondation Novo Nordisk.
Dimitrios Koutoukidis a reçu des financements du « National Institute of Health Research ». Il est l’investigateur principal d’études financées par des fonds publics et menées par des chercheurs, dans lesquelles Oviva et Nestlé Health Sciences ont contribué sur le plan financier ou concernant la mise en œuvre d’interventions visant à la perte de poids. Il a supervisé une bourse de doctorat iCASE dans laquelle Second Nature était un partenaire industriel.
Susan Jebb bénéficie d’une bourse de recherche du « National Institute of Health Research ». Elle est l’investigatrice principale d’un programme de recherche financé par la Fondation Novo Nordisk. Oviva, Second Nature et Nestlé Health Sciences ont contribué sur le plan financier ou concernant la mise en œuvre d’interventions visant à la perte de poids dans le cadre de certaines études financées par le National Institute of Health Research.
– ref. Nouveaux médicaments antiobésité : l’arrêt des injections entraîne une reprise de poids beaucoup plus rapide que prévu – https://theconversation.com/nouveaux-medicaments-antiobesite-larret-des-injections-entraine-une-reprise-de-poids-beaucoup-plus-rapide-que-prevu-273032
