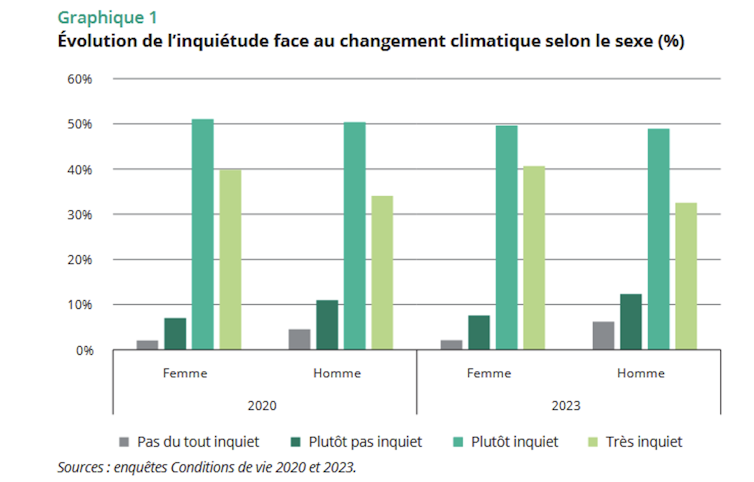
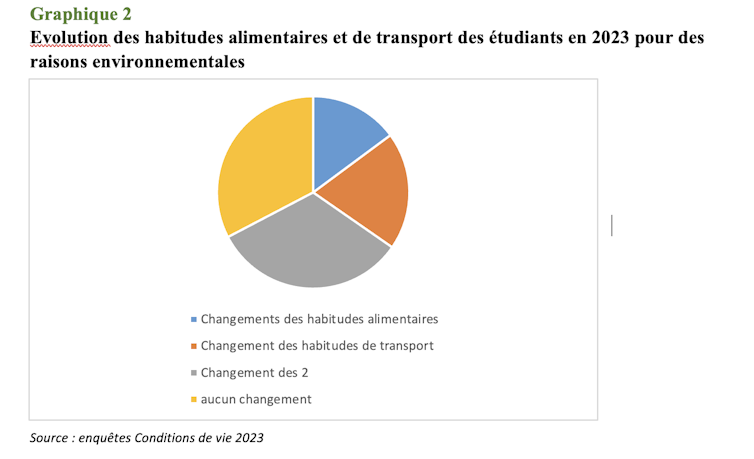
Source: The Conversation – in French – By Daryl Janzen, Observatory Manager and Instructor, Astronomy, University of Saskatchewan

La nature du temps tourmente les penseurs depuis que les humains essaient de comprendre le monde. Intuitivement, nous savons ce qu’est le temps, mais quand nous souhaitons l’expliquer, notre esprit s’embrouille.
Le théologien saint Augustin d’Hippone, dont les écrits ont influencé la philosophie occidentale, a exposé un paradoxe en tentant de définir le temps il y a plus de 1 600 ans :
« Qu’est-ce donc que le temps ? Si personne ne m’interroge, je le sais ; si je veux répondre à cette demande, je l’ignore. »
Près de mille ans plus tôt, Héraclite d’Éphèse avait proposé une vision pénétrante de ce sujet. Voici ce qu’écrit le philosophe grec classique Platon dans son dialogue intitulé Cratyle :
« Héraclite dit que tout passe, que rien ne subsiste ; et comparant au cours d’un fleuve les choses de ce monde : Jamais, dit-il, vous ne pourrez entrer deux fois dans le même fleuve. »
À première vue, cela peut sembler constituer un autre paradoxe : comment un fleuve peut-il être à la fois le même et un autre ? Mais Héraclite éclaire son affirmation : le fleuve est une chose qui existe et qui change continuellement. Bien qu’il s’agisse du même fleuve, ce sont des eaux différentes qui s’écoulent à chaque instant.
Si le flux constant du fleuve rend la notion claire, cette vision s’applique à tout ce qui existe, y compris la personne qui entre dans le fleuve. Elle reste la même, mais chaque instant où son pied est dans le fleuve est différent.
Comment le temps peut-il sembler si évident, si intimement lié à notre expérience, et pourtant demeurer le cauchemar de tous les penseurs qui ont tenté de l’expliquer ?
Une question de formulation
La question clé n’est pas considérée comme pertinente par la plupart des physiciens. Et ce n’est pas non plus un défi que les philosophes ont réussi à relever.
Le temps en soi n’est pas complexe à saisir : nous le comprenons tous, malgré notre difficulté à le décrire. Comme l’a perçu saint Augustin, le problème réside dans la formulation : nous sommes incapables de définir exactement les limites de la nature du temps, tant sur le plan conceptuel que linguistique.
Plus précisément, les physiciens et les philosophes ont tendance à confondre ce que signifie « exister » et ce que signifie « se produire », traitant les événements comme s’ils existaient. Une fois cette distinction reconnue, le brouillard se dissipe et le paradoxe d’Augustin s’évanouit.
À lire aussi :
Qu’est-ce que l’espace-temps, exactement ?
L’origine de la question
En logique fondamentale, il n’existe pas de véritables paradoxes, mais seulement des déductions qui reposent sur des prémisses pas très bien interprétées.
Peu après qu’Héraclite a tenté de clarifier la notion de temps, Parménide d’Élée est allé dans une tout autre direction. Son raisonnement part d’une prémisse apparemment valable : « Ce qui est, est ; ce qui n’est pas, n’est pas » –, puis introduit subrepticement une hypothèse cruciale. Il affirme que le passé fait partie de la réalité parce qu’il a été vécu, et que l’avenir doit également en faire partie parce que nous l’anticipons.
Parménide en déduit que le passé et l’avenir font partie de « ce qui est » et que toute l’éternité forme un tout continu dans lequel le temps n’est qu’une illusion.
Zénon, disciple de Parménide, a imaginé plusieurs paradoxes pour étayer cette théorie. En termes modernes, il affirmerait que si vous essayiez de marcher d’un bout à l’autre d’un pâté de maisons, vous n’y arriveriez jamais. Pour parcourir un pâté de maisons, il faut d’abord en franchir la moitié, puis la moitié de ce qu’il reste, et ainsi de suite, en divisant toujours par deux la distance restante, sans jamais atteindre la fin.

(El Escorial, Madrid)
On peut évidemment marcher jusqu’au bout du pâté de maisons, et même au-delà, ce qui rend la proposition de Zénon absurde. Son erreur réside dans le fait qu’il élimine le temps de son raisonnement, ne considérant que des configurations spatiales successives. Or, la réduction des distances s’accompagne d’une réduction des intervalles de temps, les deux devenant parallèlement plus courts.
Zénon fixe implicitement le temps total disponible pour le mouvement – tout comme il fixe la distance –, et le paradoxe n’apparaît que parce que le temps a été supprimé. Rétablissons le temps, et la contradiction disparaît.
Parménide commet une erreur similaire lorsqu’il déclare que les événements passés et futurs, c’est-à-dire les choses qui se sont produites ou qui se produiront, existent. Cette hypothèse pose problème, car elle équivaut à la conclusion à laquelle il souhaite parvenir. Son raisonnement est circulaire et aboutit à réaffirmer son hypothèse, mais d’une manière qui semble différente et profonde.
Déjà des milliers d’abonnés à l’infolettre de La Conversation. Et vous ? Abonnez-vous gratuitement à notre infolettre pour mieux comprendre les grands enjeux contemporains.
Modèles d’espace-temps
Un événement est quelque chose qui se produit à un endroit et à un moment précis. Selon la théorie de la relativité d’Albert Einstein, l’espace-temps est un modèle à quatre dimensions qui décrit toutes les occurrences : chaque point est un événement particulier et la séquence continue d’événements associés à un objet forme sa ligne d’univers, c’est-à-dire son trajet dans l’espace et le temps.
Cependant, les événements n’existent pas, ils se produisent. Quand les physiciens et les philosophes parlent de l’espace-temps comme d’une chose qui existe, ils traitent les événements comme des éléments qui existent – la même erreur subtile qui est à l’origine de 25 siècles de confusion.
La cosmologie – l’étude de l’univers dans son ensemble – offre une réponse claire.
Cette science décrit un univers tridimensionnel rempli d’étoiles, de planètes et de galaxies qui existent. Au cours de cette existence, l’emplacement de chaque particule à chaque instant constitue un événement spatio-temporel individuel. Depuis la création de l’univers, les événements qui se produisent à chaque instant tracent des lignes d’univers dans un espace-temps à quatre dimensions, une représentation géométrique de tout ce qui se passe au cours de son existence. Ce modèle est utile, mais il ne représente pas une chose qui existe.
À lire aussi :
L’espace-temps n’existe pas, mais c’est un cadre qui permet de comprendre notre réalité
La résolution
Résoudre le paradoxe d’Augustin – le temps est une chose que l’on comprend intuitivement, mais que l’on ne peut décrire – est simple une fois qu’on a identifié la source de la confusion.
Les événements, c’est-à-dire ce qui se produit ou survient, ne sont pas des choses qui existent. Chaque fois que vous entrez dans le fleuve, cela constitue un événement unique. Cela se produit au cours de votre existence et de celle de la rivière. Vous et la rivière existez ; le moment où vous entrez dans la rivière se produit.
Les philosophes se penchent sur le paradoxe du voyage dans le temps depuis plus d’un siècle, mais le concept de base repose sur la même erreur subtile. L’auteur de science-fiction H. G. Wells aborde cette notion au début de son roman La Machine à explorer le temps.
En présentant son idée, le voyageur temporel passe de la description d’objets tridimensionnels, à des objets qui existent, puis à des moments sur une ligne d’univers, pour finalement considérer cette ligne comme quelque chose qui existe.
Cette dernière étape correspond précisément au moment où l’on prend la carte pour le territoire. Une fois qu’on a imaginé l’existence d’une ligne d’univers, ou même l’espace-temps, qu’est-ce qui nous empêche d’imaginer qu’un voyageur puisse s’y déplacer ?
L’occurrence et l’existence sont deux aspects fondamentalement distincts du temps : chacun est essentiel pour le comprendre pleinement, mais ils ne doivent jamais être confondus.
Pendant des millénaires, le fait de percevoir les événements comme des choses qui existent a engendré la confusion qui règne autour du temps. Considérons maintenant le temps à la lumière de cette distinction. Pensons aux choses qui nous entourent, aux diverses histoires de voyage dans le temps et à la physique de l’espace-temps.
Une fois que l’on a reconnu que nous nous trouvons dans univers tridimensionnel existant, rempli d’éléments existants, et que des événements se produisent à chaque instant au cours de cette existence cosmique – cartographiant l’espace-temps sans pour autant être la réalité –, tout s’aligne. Le paradoxe d’Augustin se dissout : le temps n’est plus mystérieux si on arrive à distinguer occurrence et existence.
![]()
Daryl Janzen ne travaille pas, ne conseille pas, ne possède pas de parts, ne reçoit pas de fonds d’une organisation qui pourrait tirer profit de cet article, et n’a déclaré aucune autre affiliation que son organisme de recherche.
– ref. Pourquoi les physiciens et les philosophes ont-ils eu tant de mal à comprendre la nature du temps ? – https://theconversation.com/pourquoi-les-physiciens-et-les-philosophes-ont-ils-eu-tant-de-mal-a-comprendre-la-nature-du-temps-270220